Osteokondroos viitab üldiselt mis tahes liigesekõhre degeneratiivsetele muutustele. Seega võib see patoloogiline seisund esineda lihas-skeleti süsteemi kõigis liigestes. Emakakaela osteokondroosi korral, see tähendab emakakaela lülisamba selgroolülide vaheliste kõhrkoe kahjustuste korral, ilmnevad kõige ilmekamad sümptomid, näiteks pea- ja peavalud, samuti südamevalud.
WHO statistika kohaselt kannatab umbes 60% eurooplastest ühel või teisel määral osteokondroosi all. Meestel avaldub see haigus umbes 10 aastat varem kui naistel. Rangema soo esindajad seisavad silmitsi sümptomitega kuskil 45-aastaselt. Naispool on vastavalt 55-60 aastat vana. Samal ajal annavad eksperdid häiret selle haiguse jätkuva noorendamise pärast. Kui te ei võta õigeaegseid meetmeid, siis sõna otseses mõttes järgmise kümnendi jooksul suureneb märkimisväärselt 30-aastaste osteokondroosiga patsientide arv.
Osteokondroosi põhjused

Tselluloosi düstroofsed muutused tekivad erinevatel põhjustel. Esimesele kohale tuleks panna kõhrekoe loomulik vananemine, mis on paraku objektiivne ja vastupandamatu asjaolu. Kuid nagu eespool mainitud, muutub see haigus nooremaks, mis ei ole enam seotud vananemisega, vaid muude põhjustega.
Noortel patsientidel esineb haigus ainevahetushäirete tagajärjel, mis on reeglina seotud vale toitumisega. Rasvade rohkus ja vitamiinide vähene sisaldus toidus on põhjuseks, et kõhr hakkab sõna otseses mõttes "nälgima" ja jõuab düstroofia seisundisse.
Teine provotseeriv tegur on füüsiline passiivsus. Lugege foorumeid, kus selle haigusega kokku puutunud inimesed suhtlevad, ja näete, et suurem osa neist on endiselt suhteliselt noored megalinnade elanikud, kes reeglina tegelevad vaimse tööga, mis hõlmab pikka istumisasendit. Emakakaela selgroolülide madal motoorne aktiivsus viib kõhre elastsuse kaotamiseni lülidevahelistes ketastes.
Vale toitumise ja sellega seotud ainevahetushäirete ning füüsilise passiivsuse tagajärjel hakkab viljaliha degenereeruma, muutudes järjest tihedamaks. Osteokondroosi hilisemates staadiumides tekib tüsistus, mis avaldub kõhrkoe asendamisel luuga ja selgroolülidevaheliste ketaste paksenemisega. See viib siin paiknevate närvijuurte ja veresoonte kokkusurumiseni. Närvi- ja vaskulaarsüsteemi elementide osalemine patoloogilises protsessis määrab osteokondroosi spetsiifilise kulgu.
Haiguse eripära
Selle haigusega toimetuleku raskused seisnevad selle hilinenud diagnoosimises, mida seletatakse osteokondroosi varjamisega teiste patoloogiate all. Inimesed raiskavad kallist aega ja ei ravi seda patoloogiat, sest nad pole selle olemasolust teadlikud. Ja selles ei saa patsiente süüdistada. Kui rõhk hüppab, siis ravime hüpertensiooni. Torgatud süda - käime kardioloogias. Pea valutab regulaarselt ja nüüd ei saa inimene ilma ibuprofeeni ega analginita magama jääda. Meile ei tule pähegi, et peame pöörduma neuroloogi vastuvõtule.
Vahepeal võimaldab vaid paar visiiti selle profiili spetsialisti juurde alustada iga kaelalüli kõhre taastamise protsessiga, mis järk-järgult kõrvaldab vale hüpertensiooni ja kahtlused stenokardia, püsivate peavalude ja muude sümptomite suhtes, mis on seotud emakakaela-õla piirkonna seisundiga. selg ei tundu meile olevat ühendatud.Patoloogia õigeaegne avastamine hoiab ära pulbi edasise düstroofia ja võimaldab teil osteokondroosi ravida kodus ja ambulatoorselt - ilma haiglaravita. Kahjuks pöördub lõviosa patsiente neuropatoloogi poole juba selgroolülidevaheliste ketaste piisavalt raskete kahjustustega - kui kael hakkab talumatult valutama.
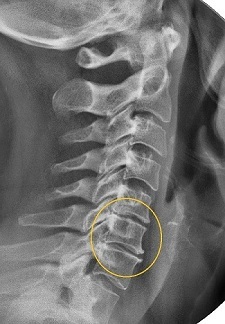
Diagnostilised meetodid
Osteokondroosi diagnostika on keeruline töö. Uuringud võivad kesta pikka aega, kuid selle kulud on õigustatud, kuna selle haiguse varajane ravi väldib halvimat stsenaariumi - luustunud lülidevahelise ketta asendamise operatsiooni, mille käigus pigistunud närvijuured vabastatakse ja paigaldatakse kas täisfunktsionaalsed implantaadid või lihtsad kõrguse kompensaatorid. eemaldatud selgroo element. Millist lahendust konkreetsele patsiendile vaja on, määrab ortopeed pärast põhjalikku diagnoosi.
Kuna haigus, nagu ülalpool näidatud, on maskeeritud, tuleb kõigepealt veenduda, et sümptomid ei ole seotud probleemidega teistes elundites. Näiteks südamevalu korral peate läbima kardioloogilise uuringu ja kinnitama südamehaiguste puudumist. Põhjalik diagnostika võimaldab mitte ainult kinnitada osteokondroosi kahtlusi, vaid ka keha üldist seisundit.
Lõplik diagnoos põhineb emakakaela-trahhiaalse selgroo röntgenuuringu tulemustel esi- ja külgprojektsioonides. Informatiivsem meetod on magnetresonantstomograafia (MRI). See võimaldab teil täpsemalt määrata düstroofsete muutuste lokaliseerimist. Tänu sellele saab arst võimaluse kirjutada sõna otseses mõttes punktravi.
Ravi rahvapäraste ravimitega kodus
Kui sel juhul seda sõna üldse kasutatakse, on osteokondroosi eeliseks see, et patsienti saab ravida kodus, ilma kohustusliku haiglaravita. Ravikursus sisaldab spetsiaalsete ravimite võtmist ja harjutuste sooritamist harjutusravi kompleksist.
Koduses osteokondroosi raviks kasutatavad ravimid (nende tüübid) on esitatud järgmises tabelis.
| Valuvaigistid | Enamasti on need tabletid, mõnikord ka kapslid. Need vahendid on ette nähtud lülisamba kaelaosa valu leevendamiseks. |
| Põletikuvastane | Hormonaalsed ravimid, mis peatavad lülidevahelise kõhre muutustest tuleneva põletikulise protsessi. Samuti leevendab valu. |
| Kondroprotektorid | Ravimid, mis sisaldavad kõhrekoe taastamiseks vajalikke komponente, näiteks hüaluroonhape. Mõeldud pikaajaliseks kasutamiseks. |
| Lihasrelaksandid | Tähendab lihaspingete leevendamist. Neid ravimeid võetakse ainult raviarsti järelevalve all. Piiratud kasutamine vastunäidustuste suure loetelu tõttu. |
| Väljas | Salvid, geelid ja nii edasi. Kasutatakse põletikuvastaseid, valuvaigisteid ja soojendavaid ravimeid. Enne nende vahendite kasutamist peate pöörduma spetsialisti poole. |
| Vitamiinid | Vitamiinidega preparaadid, mis parandavad närvikiudude juhtivust ja perifeerse närvisüsteemi toimimist üldiselt. Need on B-rühma vitamiinid, samuti A ja C. Mõnel juhul määratakse D-vitamiin. |
Tuleb mõista, etmeie ravimitüüpide loetelu ei anna alust eneseraviks. Spetsiifilist ainet koos annuse märkimisega ja igal üksikjuhul võttes arvesse patogeneesi võib määrata ainult sertifitseeritud neuroloog. Telereklaami läbimõtlematult kinnipidamine "parimate ravimite osteokondroosi" soovitamisest on täis mitte selle haiguse ravimist, vaid vastupidi, olukorra süvenemist. OLE ETTEVAATLIK!
Süstimisravi
Osteokondroosi ravis kasutatakse koos pillide võtmise ja salvide määrimisega ravimite süstimist. Süstimiseks mõeldud ravimeid on lai valik. Ravikursused hõlmavad igat tüüpi süste, mis hõlmab järgmist:
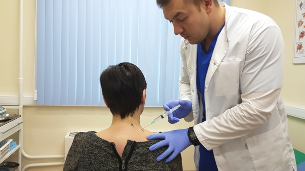
- nahaalune;
- intramuskulaarne;
- intravenoosne;
- epiduraalid.
Süstid on efektiivsemad võrreldes suu kaudu manustatavate ravimite ja igasuguste rahvapäraste ravimitega. Verevool toimetab aine kiiresti valusasse kohta, mis seletab kiiret tervendavat toimet. Ja näiteks epiduraalse süstiga süstitakse ravimeid otse seljaajusse ja need hakkavad koheselt toimima.
Vitamiinid ja muud toetavad ravimid süstitakse tavaliselt subkutaanselt. Põletikuvastased ravimid ja kondroprotektorid süstitakse intramuskulaarselt. Näiteks süstitakse lihaskoesse patsientide seas nii populaarseid põletikuvastaseid ravimeid. Aju ringlust kiirendavad ravimid süstitakse intravenoosselt. See on vajalik veresoonte ülekasvanud lülidevaheliste ketaste pigistamise korral, mille kaudu veri kannab hapnikku ja toitaineid ajju. Epiduraalsed süstid viiakse läbi eesmärgiga blokeerida tugev valu, kui muud valu leevendamise meetodid on ebaefektiivsed. Selle süstiga läbib nõel selgroolülide protsesside vahel ja toimetab anesteetikumi otse seljaajusse. Seda protseduuri viib läbi ainult väljaõppinud professionaalne anestesioloog.
Süstid on täielikult efektiivsed ainult meditsiinilise võimlemise korralise regulaarse treeningu korral. See tähendab, et ravimite manustamine iseenesest ei ole osteokondroosi täielikuks raviks piisav. Ainult koos treeningraviga on võimalik haiguse sümptomeid leevendada ja tulevikus kahjustatud kõhrekoe taastada.
Mida teha ägenemiste ajal?
Kuigi lülisamba kaelaosa osteokondroos on krooniline ja enam-vähem märkamatu pikka aega, seisavad patsiendid mõnikord silmitsi ägenemistega. Igal patsiendil esinevad need erineva intervalliga ja võivad tekkida ettearvamatult. Nendel perioodidel on oluline võtta õigeaegseid meetmeid, et vältida seisundi olulist halvenemist.
Ägenemise provokaatorid
Osteokondroosi ägenemisi, nagu ka teisi haigusi, ei esine, nagu öeldakse, sinimust. Tavaliselt põhjustavad ägedad seisundid järgmised tegurid:
- stress;
- mitteprofessionaalne massaaž;
- ilmastikunähtused;
- termaali (sauna) külastamine;
- liigne füüsiline aktiivsus pärast pikaajalist füüsilist tegevusetust.
Naistel ägeneb osteokondroos menstruatsiooni ajal sageli. Alkoholi kuritarvitamine on samuti võimas provotseeriv tegur.
Ägenemise sümptomid
Iga patsiendi osteokondroosi ägenemiste sümptomid avalduvad erineval viisil ja need määratakse patogeneesi üldise kliinilise pildi järgi. Näiteks märgivad kõik patsiendidkaela- ja peavalu ägedate seisundite korral ning tundlikkuse kaotust kuni näo tuimuseni ägenemiste ajal ei tunne kõik, kuid sellegipoolest esineb seda üsna sageli. Ja muidugi, sellel perioodil süvenevad nende haiguste sümptomid, mille all osteokondroos maskeeritakse. Need on südamevalud, pearinglus, tinnitus, kuumahood ja nii edasi. Eriti ohtlikud on ägenemised, mille käigus tekib lülisamba kaelaosa põletik.
Ägenemiste abinõud
Osteokondroosi ägenemise perioodil peate kõigepealt nõu pidama oma arstiga. Seda reeglit ei ole vaja eirata, kuna selle asjaga viivitamine võib teha karuteene. Neuroloog hindab patsiendi seisundit ja soovitab tõhusaks ja, mis kõige tähtsam, ohutuks kriisist väljumiseks.
Tavaliselt on osteokondroosiga ägedate seisundite korral ette nähtud valuvaigistite ja põletikuvastaste ravimite süstimine. Kuid selle perioodi võimlemine tuleb katkestada. Vastupidi, patsient peab olema rahulik. Kaela sõtkumine on vastuvõetamatu - see võib seisundit süvendada. Soovitav on viia süvenemine lamavasse asendisse ja kinnitada pea samal ajal, asetades selle alla rulli või vähemalt valtsitud lehe.
Oluline koht ägenemiste sageduse vähendamisel on nende ennetamine, mis seisneb igapäevaelus õige motoorse režiimi säilitamises.Osteokondroosiga patsient peaks jälgima kehahoiakut, hoidma pead sirgena, vältima äkilisi liikumisi. Niiske ja külma ilmaga on vaja kaelalülisid hüpotermia eest kaitsta. Ja loomulikult ei tohiks te meditsiinilist võimlemist minutikski unustada - peate seda regulaarselt tegema. See on osteokondroosi kulgemise võti ilma ägenemisteta.
2 haigusastet
Neuropatoloogid eristavad 3 osteokondroosi kraadi - vastavalt 1. , 2. ja 3. kraadi. Lõviosas patsientidest registreeritakse haigus teises etapis. See on tingitud järgmistest punktidest. Haigust 1 kraadi iseloomustab lühiajalise valu ilmnemine kaelas, mis sarnaneb elektrilahendusega. Esialgsel etapil hakkab kiudrõngas, mis hoiab lülidevahelise ketta keskosa, varisema. 1. astme osteokondroosi diagnoosimise juhend on õpilaste laienemine, mis ei ole seotud teiste keha nähtustega.
1. astme osteokondroosiga patsientide arv pole eriti suur. Haigus on selles etapis mööduv ja kas elimineeritakse (õigeaegse raviga) või läheb kiiresti teise faasi - kui hetk jääb vahele. Olukord 3. astme osteokondroosiga patsientide arvus on sarnane. See on ka väike. See on tingitud asjaolust, et kõige sagedamini õnnestub arstidel alustada õigeaegset ravi ja vältida patoloogia üleminekut teiselt etapilt kolmandale. Selle astme haigust iseloomustavad sellised sümptomid nagu äge kaelavalu, mis ei taandu isegi pärast valuvaigistite võtmist, ülajäsemete kontrolli osaline kaotamine, pidev pearinglus ja sageli minestamine. 3. astme osteokondroosi ravitakse reeglina kirurgiliselt, kuna ravimiteraapia on sageli ebaefektiivne.
Tulenevalt asjaolust, et enamik patsiente kannatab II astme osteokondroosi all, pakub see haigusvorm kliinilisest küljest suurimat huvi ja just selles etapis on haiguse ravimisel kogutud kõige rohkem kogemusi. Statistika kohaselt on II astme osteokondroosiga patsientide osakaal kõigist selle patoloogiaga patsientidest umbes 75%.
Selle haigusvormi eripära on selle krooniline kulg koos lühikese ägenemisperioodiga.Teine aste erineb esimesest selgroolülide vahelise ruumi jätkuva vähenemise poolest. See tähendab, et selgroolülidevaheline ketas pole veel kokku kukkunud, nagu kolmanda etapi korral, kuid see muutub märkimisväärselt õhemaks, mis viib närvijuurte pigistamiseni ja põhjustab kõiki klassikalisi osteokondroosi sümptomeid.
Kuna emakakaela osteokondroosi ravist üldiselt on kõige levinum II astme patoloogia, tähendavad need ravimeetmete rakendamist selle konkreetse haigusvormiga seoses. Ja need, me kordame, hõlmavad ravimiteraapiat ja füsioteraapia harjutusi. Õigesti läbi viidud ravi võimaldab teil haiguse kõrvaldada ja vältida selle üleminekut kolmandale etapile peaaegu vältimatu operatsiooniga selgroolülidevaheliste ketaste asendamiseks.
Peamised sümptomid ja õige ravi
Emakakaela lülisamba osteokondroos on selgroolülidevaheliste ketaste raskesti diagnoositav degeneratiivne kahjustus. Kõige sagedamini puutuvad sellega kokku inimesed vanuses 45-50 aastat, kuid viimastel aastatel on patoloogia "noorenenud" ja nüüd näevad neuropatoloogid sageli 30-aastaseid patsiente.
Osteokondroosi tuvastamise raskusi selgitab haiguse kulgu "simuleerimine" - kui see on varjatud teiste patoloogiatena.Haiguse põhjuseks on kõhrekoe elastsuse halvenemine, mis moodustab selgroolülide vahele summutava pulbi. Kõhr muutub õhemaks ja tihedamaks. Selle tulemusena surutakse kokku närvijuured (nn radikulaarne rikkumine), mis toob kaasa järgmised sümptomid:
- pea- ja südamevalu;
- kõrgenenud vererõhk;
- näopiirkonna tundlikkuse vähenemine (kuni tuimuseni);
- ülajäsemete osaline parees.
Kõigi nende sümptomitega kaasneb kindlasti kaelavalu. Sageli on see valu kerge ega sunni patsienti valuvaigisteid võtma. Ignoreerides kaela kerget valulikkust, ei anna patsient osteokondroosist häiret, vaid püüab ravida muid patoloogiaid, näiteks stenokardiat või hüpertensiooni, mida tal tõenäoliselt pole.
Ravimeetodid
Tänapäevaste lähenemisviiside kohaselt kulgeb osteokondroos lainetena. Alguses avaldub see ägenemise (ägeda perioodi) kujul. Siis sümptomatoloogia nõrgeneb ja algab alaäge periood. Kolmas etapp on remissioon, mille seisund kestab järgmise ägenemiseni. Osteokondroosi ravi ülesandeks on ägeda faasi kiire peatamine, patsiendi seisundi leevendamine alaägeda perioodi jooksul ja pikaajalise remissiooni tagamine.
Ägeda ja alaägeda faasi ajal võtab patsient valuvaigisteid ja põletikuvastaseid ravimeid. Nendel etappidel on tõhus lahendus Shantsi kaela-marli krae kasutamine, mis annab pea asendile, kus kaelalihased lõdvestuvad, mis välistab valu. Remissiooniperioodil on näidustatud ravimite ravi kondroprotektoritega, mis parandavad kõhrekoe kvaliteeti, ja füüsiliste harjutuste komplekt harjutusravi. Võimlemine on hüaluroonhappe süstidest veelgi olulisem, sest tervislik füüsiline aktiivsus stimuleerib kollageenkiudude moodustumist kõhrel loomulikul viisil.
Emakakaela-rindkere tüüpi patoloogia
Rääkides rangelt formaalselt, on emakakaela ja rindkere osteokondroos haiguse kaks erinevat vormi. Kuid neid kombineeritakse sageli. See on tingitud asjaolust, et emakakaela ja rindkere lülisammas on üksteisega suletud, mis ühendab neid kahte tüüpi lülidevaheliste ketaste patoloogiat. See tähendab, et emakakaela selgroolülide düstroofsete muutustega täheldatakse rindkere piirkonnas praktiliselt samu rikkumisi. Seetõttu on need kaks haigusvormi ühendatud, eriti kuna nende sümptomid on üksteisega väga sarnased. Peamine sümptom on valu. Emakakaela osteokondroosiga lokaliseeritakse valu kaelas, emakakaela ja rindkere kahjustuse korral lisatakse neile valu rinnaku piirkonnas.
Sagedasemad sümptomid on järgmised:
- näo tuimus;
- pea- ja südamevalu;
- vererõhu ebastabiilsus;
- tugev tinnitus.
Rindkere selgroolülide kahjustuste korral täiendatakse loetelu liikumiste koordinatsiooni halvenemisega, õlaliigeste artroosi aktiveerimisega, käte tuimusega.
Emakakaela ja rindkere lülisamba ravi
Ravi määratakse pärast põhjalikku diagnoosi, kasutades röntgen- või magnetresonantstomograafiat (MRI). Osteokondroosi ravi on keeruline - ravimid ja füsioteraapia. Narkoteraapia hõlmab põletikuvastaste ja analgeetiliste ravimite võtmist.Ravi oluline osa on kondroprotektorite kasutamine, mis taastavad vahetult selgroolülidevahelise ruumi kõhrekoe. Füsioteraapia meetmete hulka kuuluvad kompressid ja igasuguste salvide kasutamine, samuti füsioteraapia harjutused.
Kui rindkere lülisambas avastatakse osteokondroos, on ette nähtud professionaalne massaaž. Massaažiefektid käivitavad kõhrekoe taastumise looduslikud protsessid. Massaaž on rindkere selgroolülide haiguse kõrvaldamisel tõhusam kui võimlemine, kuna selg selles kohas ei ole paindlik ja seetõttu ei ole harjutuste sooritamisel alati võimalik pakkuda üksikute selgroolülide jaoks normaalset liikumisulatust. Massaažiterapeut on seevastu võimeline haigestunud lülidevahelist ketast täpselt mõjutama. Ainult teie peaksite pöörduma selgroo massaaži spetsialisti poole, kellel on vastav tunnistus. Samuti peab massaažiterapeut olema litsentseeritud.
Emakakaela ja rindkere osteokondroosi kõrvaldamiseks ettenähtud õigeaegsed meetmed võimaldavad vältida operatsiooni, et asendada hävinud selgroolülidevaheline ketas endoproteesiga. Varajane patoloogia ja distsipliini diagnoosimine ravimite ja rahvapäraste ravimite ambulatoorses ravis aitab säästa raha. Kui teil on vähimatki kahtlust osteokondroosi suhtes, pöörduge neuroloogi poole. Aga parem . . .
Enne haiguste ravimist pidage kindlasti nõu oma arstiga. See aitab arvestada individuaalse tolerantsusega, kinnitada diagnoosi, tagada õige ravi ja välistada ravimite negatiivsed koostoimed. Kui kasutate retsepte ilma arstiga nõu pidamata, on see täielikult teie enda vastutusel. Kogu teave on esitatud ainult teavitamise eesmärgil ega ole meditsiiniline abivahend. Kogu vastutus rakenduse eest lasub teil.


































