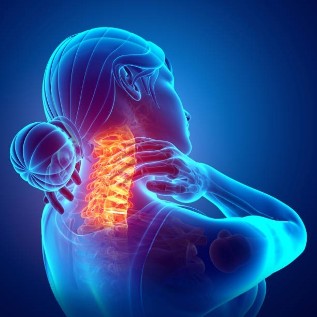
Kaela kaelaosa osteokondroos on tavaline patoloogia, millega kaasnevad ebameeldivad sümptomid. Seda haigust iseloomustavad selgroo degeneratiivsed-düstroofsed protsessid. Need on tingitud valest kehaasendist, kehahoia häiretest, ebapiisavalt aktiivsest eluviisist. Patoloogia sümptomite vähendamiseks peate õigeaegselt pöörduma arsti poole.
Mis on emakakaela osteokondroos?
Seda mõistet mõistetakse lülisamba kaelaosa progresseeruva degeneratiivse-düstroofse kahjustusena, mis paiknevad emakakaela lülisambal. Selle tulemusena toimub selgroolülide kehade deformatsioon ja ammendumine. See toob kaasa kaela vereringe ja närvijuhtimise halvenemise.
Haigus võib olla isoleeritud või kombineeritud selgroo muude osade - nimme- või rindkere kahjustusega. RHK-10 järgi on selgroo emakakaela osteokondroos kodeeritud koodiga M42.
Haiguse võimalikud tüsistused
Emakakaela osteokondroosi oht on huvitatud paljudest inimestest. Õigeaegse ja piisava ravi puudumisel võib patoloogia põhjustada negatiivseid tagajärgi tervisele. Nende hulka kuuluvad järgmised:
- lülidevaheliste ketaste väljaulatuvus ja hernia moodustumine;
- ketta rebend koos närvide ja veresoonte kokkusurumisega - seljaaju pigistades on surmaoht;
- radikulopaatia;
- osteofüütide välimus;
- parees ja halvatus.
emakakaela osteokondroosi peamised sümptomid ja tunnused
Haigus areneb järk-järgult ja on algul asümptomaatiline. Seetõttu pannakse diagnoos sageli kaugelearenenud juhtudel. Patoloogia peamised sümptomid on järgmised:
- Valu kaelas ja kuklaluu piirkonnas, mis süveneb füüsilise koormuse või köhimise korral.
- Pea liigutuste krigistamine.
- Käte tundlikkuse kaotus, põlemine õlaribade piirkonnas.
- Peavalud, mis paiknevad kuklas ja levivad templidesse.
- Üldine nõrkus, suurenenud väsimus.
- Nägemisteravuse langus.
- Tinnitus.
- Kuulmiskahjustus.
- Suurenenud pulss.
Emakakaela osteokondroosi põhjused
Esimesed haigusnähud ilmnevad tavaliselt 35 aasta pärast. Kuid viimastel aastatel hakkas patoloogia arenema nooremas eas - 18-30 aastat. Kõige sagedamini seisavad selle probleemi ees inimesed, kes on sunnitud pikka aega ühes asendis olema.
Emakakaela osteokondroosi peamised põhjused on järgmised:
- pärilik kalduvus;
- ainevahetusprotsesside rikkumine;
- nakkushaigused, keha mürgistus;
- toitumishäired - vedeliku, vitamiinide, mikroelementide puudus;
- ülekaaluline;
- selgroo traumaatilised vigastused;
- kehv rüht;
- selgroo ebastabiilsus;
- ebapiisavalt aktiivne elustiil;
- lamedad jalad;
- ebasoodsate keskkonnategurite mõju;
- sagedased muutused kehaasendis;
- viibib pikka aega ebamugavas asendis;
- liigne füüsiline aktiivsus;
- hüpotermia;
- stressirohked olukorrad;
- valede unepatjade kasutamine.
Mis on haiguse erinevad astmed?
Haigus areneb järk-järgult. Emakakaela osteokondroosi on 4 kraadi, millest igaühel on spetsiifilised tunnused:
- Esimesega kaasneb selgroolülidevaheliste ketaste pragude ilmumine. Selle protsessiga kaasnevad kerged valutavad valud, liigutuste jäikus. Patoloogia on lainetav. Immuunsüsteemi halvenemise või koormuse suurenemisega süveneb osteokondroos. Kui te ei võta õigeaegselt meetmeid, on ebanormaalse protsessi süvenemise oht.
- Teiseks - selles etapis jätkub lülidevaheliste ketaste hävitamine ja täheldatakse nende väljaulatumist. Selle protsessiga kaasneb närvilõpmete pigistamine. Inimesel on pidev valu, mis suureneb liikumisega. Selles etapis väheneb töövõime, ilmub käte tuimus.
- Kolmandaga kaasneb selgroolülidevaheline hernia. Sellises olukorras on patoloogilises protsessis seotud lihaskoe ja närvilõpmed. Selle tagajärjel on kaelal ja kuklaluu piirkonnas valu, käte nõrkustunne. Vaskulaarsete kahjustuste korral on nägemisteravuse vähenemine, pearinglus ja tinnitus. Mõnikord viib haigus minestamiseni.
- Neljandaks - selle etapiga kaasneb luude kasv. Selle tulemusena suureneb surve närvilõpmetele. Selle osteokondroosi vormi korral väheneb kaela liikuvus, selg muutub vähem painduvaks. Seetõttu ei saa inimene teha lihtsaid pealiigutusi.
Miks peaksite viivitamatult pöörduma arsti poole?
Osteokondroosi sümptomite ilmnemisel peate viivitamatult pöörduma arsti - neuroloogi või ortopeedi poole. Vastasel juhul põhjustab patoloogia tervisele ohtlikke tagajärgi.
Kõigepealt peaks arst hindama kaela füüsilist aktiivsust ja valu intensiivsust. Samuti on spetsialist huvitatud tundlikkuse kaotusest ja muudest häiretest.
Eeluuringu tulemuste põhjal on ette nähtud täiendavad protseduurid. Kõigepealt tehakse radiograafia. Seda tehakse mitmes projektsioonis. Hernia kahtluse korral võib vaja minna CT-d või magnetresonantstomograafiat. Verevoolu rikkumise korral on vajalik reoentsefalograafia ja silmapõhja uurimine.
Ravi määratakse diagnostilise uuringu tulemuste põhjal. Emakakaela osteokondroosi arenguga kasutatakse kõige sagedamini järgmisi ravimikategooriaid:
- Valuvaigistid - aitavad valuga toime tulla.
- Mittesteroidsed põletikuvastased ravimid - kõrvaldavad põletiku ja tulevad toime tursega.
- Spasmolüütikumid - aitavad leevendada lihasspasme.
- Preparaadid vereringe parandamiseks.
- Kondroprotektorid - aitavad taastada lülidevaheliste ketaste struktuuri.
- B-vitamiinid - parandavad närvikudede toimimist.
Lisaks ravimiteraapiale on ette nähtud ka muud meetodid. Nende hulka kuuluvad massaaž, parandav võimlemine, füsioteraapia. Osteopaatia kasutamine on väga efektiivne. Sellisel juhul viiakse kerge toime mõjutatud lihastele ja selgroolülidele. Mõnel juhul soovitatakse arstil kanda spetsiaalset ortopeedilist seadet - Shantsi krae.
Manuaalteraapiat peetakse tõhusaks viisiks patoloogia ravimisel. Tema meetodid valitakse individuaalselt. Protseduur koosneb punkt-efektist luu- ja lihaskonna elementidele. Tänu sellele on võimalik aktiveerida verevoolu, parandada lümfi liikumist ja normaliseerida ainevahetusprotsesse. Manuaalteraapia parandab lihasluukonna liikuvust, tugevdab immuunsust ja aitab vältida osteokondroosi tüsistusi.
Sageli kasutatakse selgroo tõmmet. Venitamiseks kasutatakse spetsiaalset varustust. Protseduur aitab suurendada selgroolülide vahelist kaugust normaalse suurusega ja toime tulla selgroo struktuuri häiretega.
Kui täheldatakse emakakaela ägedat osteokondroosi ja ilmnevad lülidevahelised herniad, mis kutsuvad esile tundlikkuse vähenemise ja vereringe halvenemise, on vaja kirurgilist sekkumist.
Ravi kestus sõltub osteokondroosi raskusastmest. Kõige sagedamini viiakse teraapia läbi pikkade kursuste kaupa. Oma seisundi parandamiseks peaksite kindlasti oma elustiili kohandama. Selleks peate sööma õigesti, loobuma halbadest harjumustest ja sportima.
Kaela osteokondroosi ennetamine
Emakakaela osteokondroosi esinemise vältimiseks peate järgima teatavaid soovitusi:
- õigeaegselt kõrvaldada selgroo kõverus;
- tegelege spordiga, et moodustada lihaskorsett;
- söö toitu, mis annab organismile kaltsiumi ja magneesiumi;
- normaliseerib kehakaalu;
- järgige arvutis töötades arstide soovitusi.
Emakakaela osteokondroos on tõsine patoloogia, mis põhjustab tervisele negatiivseid tagajärgi. Rikkumisega toimetulemiseks on vaja õigeaegselt diagnoosida. Seetõttu peaks igasugune ebamugavustunne kaela piirkonnas olema põhjus arsti poole pöördumiseks.
Kuidas ravi kulgeb?
Arsti konsultatsioon: anamneesi võtmine, müofastsiaalne diagnostika, funktsionaalne diagnostika.
Kuidas see läheb?
Anamneesi kogumine - haiguse analüüsimine, piirangute ja vastunäidustuste väljaselgitamine, kinesteraapia põhimõtete, taastumisperioodi tunnuste selgitamine.
Müofastsiaalne diagnostika on manuaalse diagnostika meetod, mille käigus arst hindab liigeste liikumisulatust, tuvastab valulikud tihendid, tursed, lihaste hüpo- või hüpertoonilisuse ja muud muutused.
Funktsionaalne diagnostika (viiakse läbi taastusravikabinetis) - arst selgitab, kuidas seadmetele teatud harjutusi teha, ja jälgib: kuidas patsient neid teostab, millise liikumisulatusega saab töötada, millised liigutused põhjustavad valu, millise kehakaaluga patsient saab töötada, kuidaskardiovaskulaarne süsteem reageerib. Tuvastatakse probleemsed piirkonnad. Andmed sisestatakse kaardile. Rõhutatakse.
Arsti esialgse uuringu ja funktsionaalse diagnostika tulemuste põhjal koostatakse esialgne individuaalne raviprogramm.
On soovitav, et teil oleks:
- lülisambavalu korral - probleemse piirkonna MRI või CT (magnetresonantstomograafia või kompuutertomograafia);
- liigesevalu korral - röntgen;
- kaasuvate haiguste korral - väljavõtted haigusloost või ambulatoorne kaart;
- mugavad (spordi) riided ja kingad
Alustage tunde juhendajaga
Ravitsükli alguses koostab arst koos patsiendiga raviplaani, mis sisaldab raviseansi kuupäeva ja kellaaega, arsti järelkontrolli (tavaliselt 2-3 korda nädalas).
Raviprotsessi aluse moodustavad taastusravisaali raviseansid treeningseadmetega ja seansid jõusaalis.
Taastusravi simulaatorid võimaldavad teil täpselt doseerida koormust üksikutele lihasrühmadele, pakkudes piisavat füüsilise mõju režiimi. Raviprogrammi koostab arst iga patsiendi jaoks individuaalselt, võttes arvesse organismi omadusi. Kontrolli teostavad kvalifitseeritud instruktorid. Taastumise kõigil etappidel on oluline jälgida õige liikumise ja hingamise tehnikat, teada simulaatoritel töötades oma kehakaalu norme, järgida ettenähtud raviskeemi ja järgida spetsialistide soovitusi.
Liigesvõimlemise seansid aitavad taastada visuaalset koordinatsiooni, parandavad selgroo liigeste liikuvust ja elastsust (paindlikkust) ning on suurepärane ennetav süsteem iseseisvaks kasutamiseks.
Iga ravitsükkel - 12 seanssi. Iga õppetundi juhendab juhendaja. Ühe raviseansi kestus on 40 minutit kuni 1, 5 tundi. Juhendaja koostab programmi, võttes arvesse kaasuvaid haigusi ja patsiendi seisundit tunni päeval. Õpetab harjutuste sooritamise tehnikat ja jälgib soorituse õigsust. Igal 6. tunnil viiakse läbi teine konsultatsioon arstiga, vastavalt programmile tehakse dünaamikast muudatusi ja täiendusi.
Mitu tsüklit kulub?
See on iga inimese jaoks individuaalne ja sõltub haiguse progresseerumisest.
Oluline on teada:
- kui kaua teil see probleem on olnud (haiguse staadium);
- kuidas teie keha on ette valmistatud füüsiliseks tegevuseks (kas teete võimlemist või muud spordiala);
- millist tulemust soovite saada.
Kui haigus on algstaadiumis ja keha on ette valmistatud, piisab ühest ravitsüklist. (näiteks 20–30-aastased noored, spordiga tegelevad. Keskendume tähelepanu harjutuste sooritamise tehnikale, hingamisele, venitamisele, välja jäetakse probleemsetele piirkondadele kahjulikud „valed“ harjutused. Sellised patsiendid läbivad trenni, saavad oskusi», Saate ägenemise korral soovitusi ja jätkake seda ise).
Iga organism on individuaalne ja iga patsiendi programm on individuaalne.


































